1. Loét tì đè là gì?
Loét tì đè là tổn thương da do mất lớp thượng bì và phần trên lớp nhú của lớp bì, nó có thể mở rộng vào lớp dưới da, lớp cân cơ. Nguyên nhân của hiện tượng này là do thiếu máu trong quá trình tì đè kéo dài ở những người bệnh bị bất động do các nguyên nhân khác nhau, thường xảy ra ở phần xương nhô ra nhưng cũng có thể liên quan đến thiết bị y tế hoặc vật thể khác. Đây là một vấn đề sức khỏe thường gặp ở trên toàn thế giới, nó là một biến chứng gây đau đớn, tốn kém trong điều trị và thường có thể phòng ngừa được. Trên khắp thế giới, tỷ lệ loét tì đè ở các cơ sở chăm sóc sức khỏe dao động từ 0% đến 72,5%, với sự khác biệt lớn được quan sát thấy giữa các điều kiện về địa lý, môi trường sống và lâm sàng khác nhau.
2. Những ai dễ bị loét tì đè?
Những người bị bệnh nặng
 Những người bị bệnh nặng được chăm sóc tại các đơn vị chăm sóc đặc biệt (ICU), đây là nhóm đại diện cho những bệnh nhân ốm yếu nhất trong hệ thống chăm sóc sức khỏe. Bệnh nặng có thể khiến một cá nhân không ổn định về mặt sinh lý cần phải điều trị bằng các phương thức xâm lấn như thở máy, thuốc vận mạch, oxy hóa qua màng ngoài cơ thể, hoặc liệu pháp thay thế thận liên tục. Các thông số lâm sàng như hạ huyết áp, thở nhanh, nhịp tim nhanh hoặc nhịp tim chậm, thiếu oxy máu, hạ hoặc tăng thân nhiệt, thiểu niệu và trạng thái tâm thần thay đổi đều là những dấu hiệu của sự mất ổn định về sinh lý và huyết động và có thể là kết quả của các tình trạng như mất máu cấp tính, trạng thái sốc hoặc giảm sức cản mạch máu hệ thống từ nhiễm trùng huyết.
Những người bị bệnh nặng được chăm sóc tại các đơn vị chăm sóc đặc biệt (ICU), đây là nhóm đại diện cho những bệnh nhân ốm yếu nhất trong hệ thống chăm sóc sức khỏe. Bệnh nặng có thể khiến một cá nhân không ổn định về mặt sinh lý cần phải điều trị bằng các phương thức xâm lấn như thở máy, thuốc vận mạch, oxy hóa qua màng ngoài cơ thể, hoặc liệu pháp thay thế thận liên tục. Các thông số lâm sàng như hạ huyết áp, thở nhanh, nhịp tim nhanh hoặc nhịp tim chậm, thiếu oxy máu, hạ hoặc tăng thân nhiệt, thiểu niệu và trạng thái tâm thần thay đổi đều là những dấu hiệu của sự mất ổn định về sinh lý và huyết động và có thể là kết quả của các tình trạng như mất máu cấp tính, trạng thái sốc hoặc giảm sức cản mạch máu hệ thống từ nhiễm trùng huyết.
 Những người bị chấn thương tủy sống có nguy cơ cao bị loét tì đè cao do bất động, giảm cảm giác và thay đổi sinh lý bệnh khiến da bị tổn thương. Các yếu tố về lối sống bao gồm hút thuốc, sử dụng rượu và ma túy, mức độ hoạt động thể chất, tuân thủ kế hoạch phòng ngừa loét tì đè, kiến thức về phòng ngừa loét tì đè và khả năng tiếp cận các phương pháp điều trị hỗ trợ thích hợp đều có liên quan đến tỷ lệ và kết quả chữa lành loét tì đè ở những người mắc chấn thương tủy sống. Không giống như nhiều cá nhân khác mà loét tì không còn là rủi ro sau khi xuất viện khỏi cơ sở chăm sóc sức khỏe, những bệnh nhân chấn thương tủy sống phải đối mặt với nguy cơ nầy suốt đời ảnh hưởng đến cuộc sống hàng ngày của họ.
Những người bị chấn thương tủy sống có nguy cơ cao bị loét tì đè cao do bất động, giảm cảm giác và thay đổi sinh lý bệnh khiến da bị tổn thương. Các yếu tố về lối sống bao gồm hút thuốc, sử dụng rượu và ma túy, mức độ hoạt động thể chất, tuân thủ kế hoạch phòng ngừa loét tì đè, kiến thức về phòng ngừa loét tì đè và khả năng tiếp cận các phương pháp điều trị hỗ trợ thích hợp đều có liên quan đến tỷ lệ và kết quả chữa lành loét tì đè ở những người mắc chấn thương tủy sống. Không giống như nhiều cá nhân khác mà loét tì không còn là rủi ro sau khi xuất viện khỏi cơ sở chăm sóc sức khỏe, những bệnh nhân chấn thương tủy sống phải đối mặt với nguy cơ nầy suốt đời ảnh hưởng đến cuộc sống hàng ngày của họ.
Các cá nhân chăm sóc giảm nhẹ và chăm sóc cuối đời đều cung cấp cách tiếp cận đa ngành, mang lại sự thoải mái và hỗ trợ cho những cá nhân mắc bệnh nghiêm trọng hoặc mãn tính. Tổ chức Y tế Thế giới (WHO) định nghĩa chăm sóc giảm nhẹ là “một phương pháp cải thiện chất lượng cuộc sống của bệnh nhân và gia đình họ đang đối mặt với vấn đề liên quan đến bệnh tật đe dọa tính mạng, thông qua việc phòng ngừa và giảm bớt đau khổ bằng cách xác định sớm và đánh giá hoàn hảo”. và điều trị cơn đau cũng như các vấn đề khác về thể chất, tâm lý xã hội và tinh thần.”. Chăm sóc cuối đời là môi trường có nguy cơ cao phát triển loét tì đè, vì các cá nhân ở giai đoạn cuối đời sẽ gặp phải tình trạng suy hệ thống cơ quan. Da là cơ quan lớn nhất của cơ thể và nó cũng có thể bị suy yếu như bất kỳ cơ quan nào. Vì điều này, tổn thương da là điều không thể tránh khỏi đối với nhiều người ở giai đoạn cuối đời và việc chữa lành vết thương thường không phải là mục tiêu thực tế.
 Người béo phì chăm sóc người béo phì có thể là thách thức đối với cả bệnh nhân và người chăm sóc chính. Những bệnh nhân này có những yêu cầu chăm sóc sức khoẻ cụ thể khác với những người có kích thước tiêu chuẩn. Những thách thức này bị ảnh hưởng bởi hệ thống da bị thay đổi, tình trạng vận động, hình dáng cơ thể, cân nặng và các bệnh đi kèm khác liên quan đến sức khỏe. Hạn chế hoặc thiếu sẵn có các thiết bị như giường dành riêng cho từng loại, bề mặt hỗ trợ và thiết bị di chuyển là những thách thức bổ sung đối với những người chăm sóc chính Việc thiếu hoặc hạn chế về thiết bị dành cho những người mắc bệnh béo phì dẫn đến khó khăn trong việc kiểm soát các tổn thương do áp lực hiện có và ngăn ngừa tình trạng tổn thương da thêm. Ngoài ra, cần cân nhắc rủi ro sức khỏe nghề nghiệp cho những người chăm sóc chính trong việc lựa chọn thiết bị cho những cá nhân này. Nhận thức được nhu cầu cụ thể của người mắc bệnh béo phì sẽ đảm bảo áp dụng cách tiếp cận chủ động để ngăn ngừa tác hại cho da và cải thiện chất lượng chăm sóc cho nhóm bệnh nhân cụ thể này.
Người béo phì chăm sóc người béo phì có thể là thách thức đối với cả bệnh nhân và người chăm sóc chính. Những bệnh nhân này có những yêu cầu chăm sóc sức khoẻ cụ thể khác với những người có kích thước tiêu chuẩn. Những thách thức này bị ảnh hưởng bởi hệ thống da bị thay đổi, tình trạng vận động, hình dáng cơ thể, cân nặng và các bệnh đi kèm khác liên quan đến sức khỏe. Hạn chế hoặc thiếu sẵn có các thiết bị như giường dành riêng cho từng loại, bề mặt hỗ trợ và thiết bị di chuyển là những thách thức bổ sung đối với những người chăm sóc chính Việc thiếu hoặc hạn chế về thiết bị dành cho những người mắc bệnh béo phì dẫn đến khó khăn trong việc kiểm soát các tổn thương do áp lực hiện có và ngăn ngừa tình trạng tổn thương da thêm. Ngoài ra, cần cân nhắc rủi ro sức khỏe nghề nghiệp cho những người chăm sóc chính trong việc lựa chọn thiết bị cho những cá nhân này. Nhận thức được nhu cầu cụ thể của người mắc bệnh béo phì sẽ đảm bảo áp dụng cách tiếp cận chủ động để ngăn ngừa tác hại cho da và cải thiện chất lượng chăm sóc cho nhóm bệnh nhân cụ thể này.
Trẻ sơ sinh và trẻ em
Da ở trẻ sơ sinh đủ tháng thường có lớp biểu bì và lớp sừng phát triển tốt, mặc dù nó vẫn đang phát triển.Trẻ sơ sinh non tháng có làn da kém phát triển, có ít lớp sừng hơn và do đó thực hiện chức năng rào cản chưa trưởng thành và tăng độ mỏng manh. Da chưa trưởng thành đã bị suy yếu đặc tính nhiệt và tăng tính thấm, dẫn đến mất cân bằng nước và điện giải. Đặc tính bảo vệ và hấp thụ của da được đặc biệt quan tâm ở tuổi thai dưới 32 tuần. Da có thể khô và bong vảy hơn, tình trạng này thường được giải quyết thông qua việc quản lý độ ẩm trong môi trường chăm sóc đặc biệt cho trẻ sơ sinh. Da chưa trưởng thành khiến trẻ sơ sinh có nguy cơ bị tổn thương da cao hơn do áp lực. Trẻ sơ sinh và trẻ nhỏ cũng có nguy cơ bị tổn thương do áp lực do diện tích bề mặt da tương đối lớn hơn và chu vi đầu lớn hơn, làm tăng nguy cơ bị chẩm. loét tì đè.
Các cá nhân trong phòng mổ Trong quá trình phẫu thuật, bệnh nhân bất động, nằm trên bề mặt tương đối cứng, không cảm thấy đau hoặc khó chịu do áp lực và lực cắt gây ra và không thể thay đổi tư thế để giảm áp lực. Thời gian bất động thường không giới hạn trong thời gian phẫu thuật; các cá nhân đã bất động trong giai đoạn trước phẫu thuật và thường giữ nguyên tư thế cho đến khi họ đến phòng hồi sức.
3. Nguyên nhân nào dẫn đến loét tì đè?
Áp lực của trọng lượng cơ thể của một cá nhân hoặc áp lực từ thiết bị y tế vượt quá ngưỡng nhất định trong thời gian dài được cho là nguyên nhân gây ra chấn thương do áp lực. Ở những bệnh nhân bị suy giảm cảm giác, thiếu phản ứng phản hồi áp lực có thể dẫn đến áp lực duy trì trong thời gian dài, dẫn đến tổn thương mô. Nhiều yếu tố góp phần gây loét do tỳ đè và hình thành tổn thương, chẳng hạn như tăng áp lực động mạch, lực cắt, ma sát, độ ẩm và tình trạng dinh dưỡng.
Tổn thương do áp lực ở da và mô mềm được hình thành khi áp suất vượt quá một ngưỡng nhất định gây thiếu máu cục bộ mô kéo dài, cuối cùng dẫn đến hoại tử. Chấn thương do tái tưới máu cũng là một yếu tố góp phần, vì việc cung cấp máu trở lại sau một thời gian thiếu máu cục bộ có thể gây ra sự hình thành các loại oxy phản ứng, gây ra phản ứng viêm. Ở những bệnh nhân được đặt ở tư thế nghiêng, các cấu trúc bên trong như xương và cơ bị dịch chuyển xuống dưới do trọng lực, dẫn đến tình trạng thiếu oxy mô do mạch máu bị biến dạng hoặc dẹt. [1]
Một loại tổn thương do áp lực là vết loét Kennedy, có thể xảy ra đột ngột ở bệnh nhân đang ở giai đoạn cuối. Có những lỗ hổng liên quan đến sinh lý bệnh của vết loét này vì kiến thức hiện tại dựa trên các giả thuyết. Thiếu kiến thức về các phương pháp chăm sóc, nhưng mục tiêu chính trong tình huống cuối đời này là ưu tiên sự thoải mái và chất lượng cuộc sống của bệnh nhân.
4. Những vị trí nào dễ bị loét tì đè? Các giai đoạn của loét tì đè
Vị trí hay gặp:
- Loét vùng xương cùng cụt: Là loại tổn thương hay gặp nhất, khó phòng ngừa
- và điều trị nhất.
- Loét vùng gót chân, mắt cá chân: Cũng hay gặp, nhất là ở các người bệnh
- hôn mê, thở máy kéo dài, chấn thương cột sống, tổn thương mạch máu (tắc mạch, suy tĩnh mạch).
- Loét vùng đầu: Thường gặp ở vùng chẩm, vành tai hay gặp ở các người bệnh hôn mê, bệnh lý thần kinh, thở máy kéo dài.
- Loét vùng mấu chuyển lớn: Ít gặp hơn, liền sẹo tự nhiên với tổn thương nhỏ + loét hỗn hợp nhiều vùng.
 Ngoài ra còn có một số các vị trí khác ít gặp như bả vai, gáy, mũi…
Ngoài ra còn có một số các vị trí khác ít gặp như bả vai, gáy, mũi…
Phân giai đoạn
- Giai đoạn 1: Chỗ da bị tì đè bị thay đổi: Da đỏ, phù nề, đôi khi xuất huyết, da ấm hơn vùng xung quanh. Tổn thương khutrú chủ yếu vùng thượng bì.
- Giai đoạn 2: Đỏ da và phù nề tăng lên, các bọng nước vỡ, xuất hiện vùng da đỏ xung quanh tổn thươngg cùng với hiện tượng viêm da tại chỗ. Da bị tổn thương dễ bị bội nhiễm hay nhiễm trùng thứ phát.
- Giai đoạn 3: Mất hoàn toàn phần da che phủ, các thành phần phía dưới sẽ bị lộ ra. Trong 3-5 ngày trung tâm hoại tử xuất hiện, đó là tổ chức màu đỏ xám xung quanh là vùng da đỏ phù nề, vết loét màu vàng ngay vùng trung tâm tổn thương cùng với chất mủ. Quầng đỏ và phù nề lan rộng xung quanh vùng loét. Có thể xuất hiện chảy máu ở bờ vết loét.
- Giai đoạn 4: Tổn thương lan rộng phía dưới, đến phần cơ xương, tổn thương vùng da không tương ứng với phần tổ chức phía dưới, thông thường tổn thương theo hình côn.
Không thể xác định giai đoạn: Cơ sở bao phủ vết loét với sự bong tróc mô hoặc hình thành vảy ngăn cản sự phân loại rời rạc.
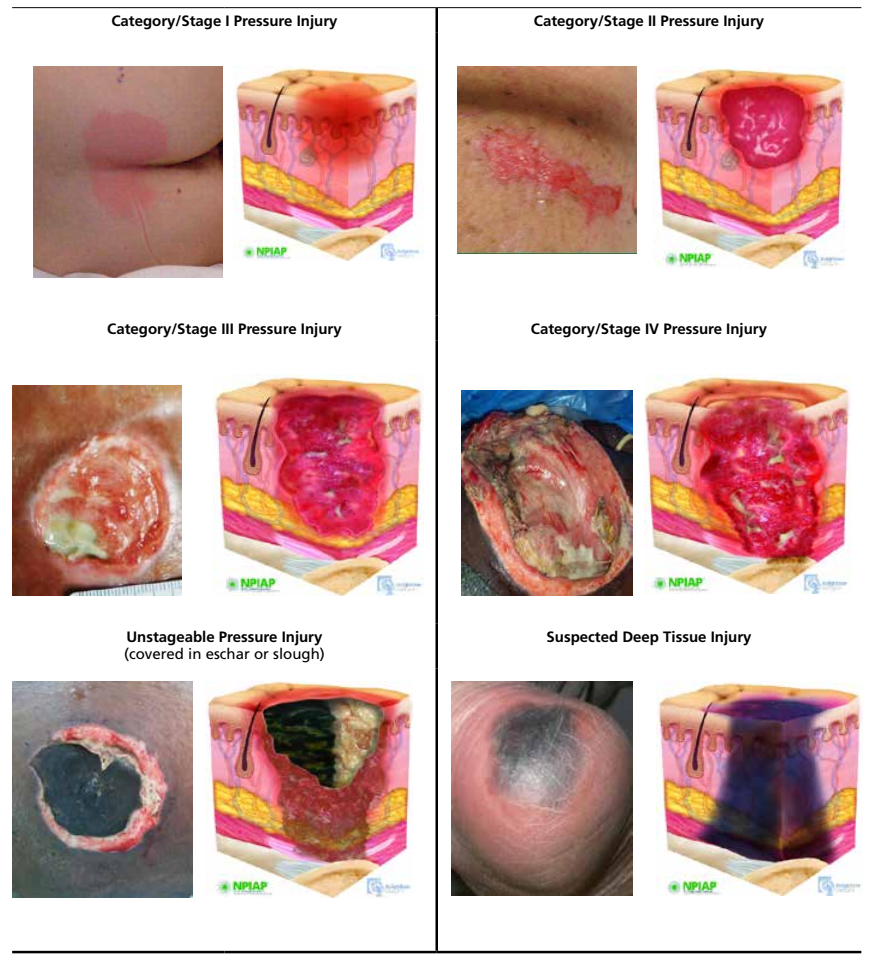 Chấn thương áp lực mô sâu: Sự đổi màu tím hoặc màu hạt dẻ cục bộ do áp lực hoặc vết thương do cắt và vết phồng rộp đầy máu
Chấn thương áp lực mô sâu: Sự đổi màu tím hoặc màu hạt dẻ cục bộ do áp lực hoặc vết thương do cắt và vết phồng rộp đầy máu
5. Điều trị loét tì đè như thế nào
Giảm đau: bao gồm cả các phương pháp điều trị giảm đau bằng thuốc và không dùng thuốc. Các thuốc giảm đau như Paracetamol, các thuốc nhóm NSAIDS (Ibuprofen, Naproxen, Diclofenac, …) Khi mức độ đau nhiều các thuốc giảm đau hướng gây nghiện cũng được cân nhắc. Ngoài ra các biện pháp không dùng thuốc như: thay đổi tư thế, thường xuyên trò chuyện và tâm sự để người bệnh “quên” đi đau, các phương pháp vật lý trị liệu, liệu pháp âm nhạc và thiền, … nhìn chung các biện pháp nầy dễ thực hiện nên cả các nhân viên chăm sóc lẫn người nhà đều có thể thực hiện được trong lúc nằm viện lẫn tại nhà. Ngoài ra, còn các các biện pháp giải đau khác bằng xung điện, các biện pháp tập vật trí trị liệu nâng cao, ….
Hỗ trợ lành vết thương: sự lành của vết thương gồm 4 thành phần (gọi tắt là TIMERS)
- Tissue Management (Sự chăm sóc mô tại chỗ: loại bỏ các mô hoại tử và nhiễm trùng giúp cung cấp một môi trường thuận lợi cho sự phát triển của mô tại chỗ)
- Infection and Inflammation Control (Kiểm soát nhiễm khuẩn và viêm) đây là một biến chứng thường gặp của loét tì đè đòi hỏi một liệu pháp kháng sinh phù hợp, tình trạng viêm của các mô xung quanh cũng cần được điều trị thích hợp để giúp cho sự lành của vết loét
- Moisture balance (Cân bằng độ ẩm): Thúc đẩy vết thương ấm, ẩm giúp ngăn ngừa hiện tượng hút ẩm, kích thích hoạt động của yếu tố tăng trưởng và thúc đẩy quá trình tái biểu mô nhanh chóng, nhưng không làm tăng nhiễm trùng. Kiểm soát độ ẩm quá mức sẽ ngăn ngừa sự ngâm của các mô xung quanh.Việc lựa chọn thích hợp các loại băng giữ ẩm và sử dụng các loại băng có khả năng hấp thụ ở những vết thương tiết nhiều dịch đóng vai trò quan trọng trong việc thúc đẩy cân bằng độ ẩm để thúc đẩy quá trình lành vết thương.
- Epithelial edge advancement. (Việc phục hồi của rìa vết thương) Việc biểu mô không thể tiến triển cho thấy các rào cản đối với quá trình lành vết thương chưa được loại bỏ một cách thỏa đáng và cần phải chuẩn bị thêm nền vết thương. Rìa vết thương không tiến triển hoặc bị xói mòn có thể là do những bất thường trong chất nền tế bào, tình trạng thiếu oxy ở giường vết thương hoặc hoạt động protease bất thường. Kiểm soát nhiễm trùng và viêm; loại bỏ gánh nặng tế bào thông qua việc cắt lọc; và kiểm soát độ ẩm của vết thương đều là những cân nhắc quan trọng trong việc thúc đẩy sự tiến triển của biểu mô. Việc theo dõi tuần tự sự tiến triển của biểu mô ở rìa vết thương cho phép các chuyên gia y tế đánh giá mức độ phù hợp của việc chuẩn bị nền vết thương.
- Repair and regeneration Phục hồi và tái tạo đề cập đến việc hỗ trợ chữa lành vết thương thông qua các liệu pháp hỗ trợ và kích thích quá trình chữa lành vết thương. Trong trường hợp không có nhiễm trùng/màng sinh học hoặc các bệnh đi kèm không được điều trị (ví dụ như bệnh mạch máu), các liệu pháp thúc đẩy sự phát triển của chất nền ngoại bào và kích thích hoạt động của các tế bào tham gia vào quá trình chữa lành là một lựa chọn cho một số cá nhân.Các chương Băng sinh học và Yếu tố tăng trưởng cung cấp các khuyến nghị về liệu pháp vết thương được thiết kế để hỗ trợ việc sửa chữa và tái tạo mô và da, chẳng hạn như liệu pháp collagen, các yếu tố tăng trưởng tại chỗ và các chất thay thế da công nghệ sinh học. Ở một số người bị chấn thương do áp lực toàn bộ, có thể cần phải phẫu thuật.
- Social factors and factors related to the individual (Các yếu tố môi trường) Các yếu tố phức tạp liên quan đến môi trường, trạng thái tâm lý, giấc ngủ, dinh dưỡng kiến thức và giáo dục cũng như hỗ trợ xã hội của cá nhân cũng ảnh hưởng đến việc phòng ngừa và điều trị tổn thương do áp lực.
Phẫu thuật vết loét tì đè: loét tì đè giai đoạn III và IV thường khó chữa lành bằng các kỹ thuật chữa lành vết thương thông thường. Quản lý phẫu thuật trở thành một lựa chọn điều trị khi chấn thương do áp lực không đáp ứng với các chiến lược quản lý truyền thống bao gồm cắt bỏ mô, quản lý nhiễm trùng và băng vết thương tiên tiến, kết hợp với phân phối lại áp lực. Trong một số trường hợp, việc điều trị bằng phẫu thuật trở thành một nhu cầu cấp thiết, ví dụ như do nghi ngờ nhiễm trùng huyết hoặc viêm tủy xương..
7. Phòng ngừa như thế nào
- Vệ sinh da thực hiện chế độ chăm sóc da bao gồm:
- Giữ da sạch và đủ nước
- Làm sạch da kịp thời sau những đợt tiểu không tự chủ
- Tránh sử dụng xà phòng và chất tẩy rửa có tính kiềm ác mô bên dưới.
- Bảo vệ da khỏi độ ấm nóng
- Tránh chà xát mạnh vùng da có nguy cơ bị tổn thương do áp lực.
- Cân nhắc sử dụng hàng dệt may có hệ số ma sát thấp cho những người có hoặc có nguy cơ bị thương do áp lực
- Sử dụng băng silicon mềm nhiều lớp để bảo vệ da cho những người có nguy cơ bị tổn thương do áp lực.
Loét tì đè là gánh nặng bệnh tật lớn và làm giảm chất lượng cuộc sống của bệnh nhân và người chăm sóc họ. Thời gian nằm viện, tỷ lệ tái nhập viện và chi phí chăm sóc tài chính ở những người có loét tì đè cao hơn so với những người không bị. Ngoài ra, gánh nặng cá nhân liên quan đến vết thương mãn tính, bao gồm đau đớn và khó chịu, căng thẳng, lo lắng và trầm cảm và suy giảm khả năng tự chủ, an ninh và sức khỏe tinh thần và chức năng xã hội.
BS. Nguyễn Minh Trí





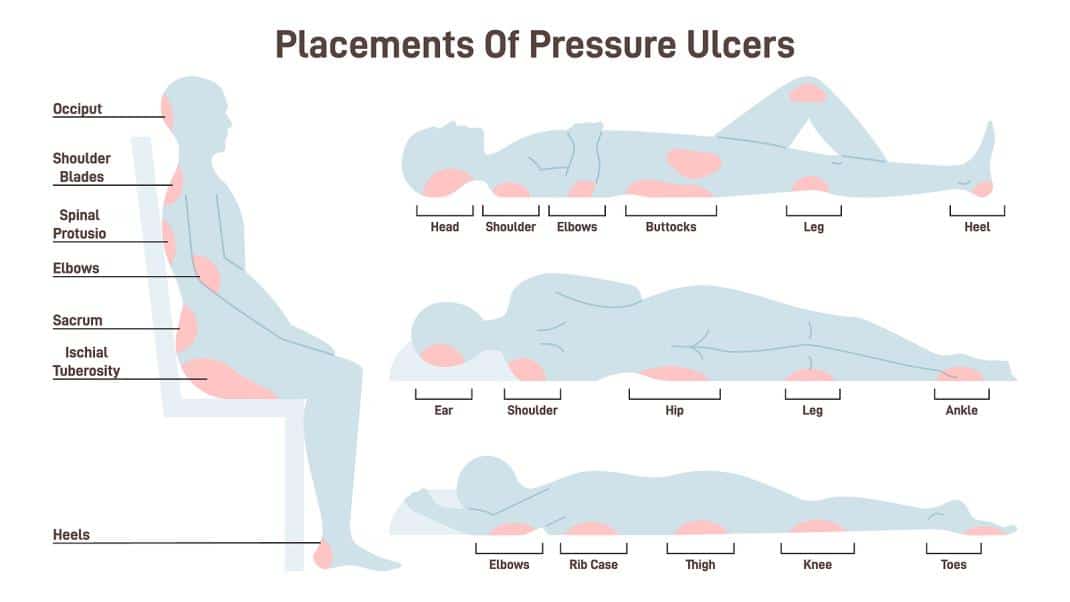 Ngoài ra còn có một số các vị trí khác ít gặp như bả vai, gáy, mũi…
Ngoài ra còn có một số các vị trí khác ít gặp như bả vai, gáy, mũi…