Mỗi người thường sẽ xảy ra ít nhất một có bệnh lý tiêu hóa trong cuộc đời. Có thể đơn giản là đau bụng âm ỉ thoáng qua, nôn, hoặc tiêu chảy, táo bón… Có thể là các bệnh nghiêm trọng hơn như viêm loét, polyp dạ dày đại tràng hay thậm chí là ung thư. Dưới đây là những bệnh lý về đường tiêu hóa phổ biến nhất mà bạn cần biết.
I. Hoạt động của hệ tiêu hóa
Mục đích chính của hệ tiêu hóa là phân hủy thức ăn thành các chất dinh dưỡng có thể hấp thụ được vào cơ thể. Qua đó cung cấp năng lượng cho cơ thể hoạt động.
Thức ăn vào miệng phải được xử lý cơ học (nhai) và làm ẩm. Thứ hai, quá trình tiêu hóa diễn ra chủ yếu ở dạ dày và ruột non, nơi protein, chất béo và carbohydrate được phân hủy hóa học thành các thành phần nhỏ hơn. Các phân tử nhỏ hơn đó tiếp tục được hấp thụ qua biểu mô của ruột non vào máu. Sau đó chúng đi vào vòng tuần hoàn.
Ruột già đóng vai trò chính trong việc tái hấp thu lượng nước dư thừa. Cuối cùng, các chất không tiêu hóa được và các chất cặn bã bài tiết được đào thải ra ngoài cơ thể qua đường đại tiện (phân).
Mắc bệnh lý tiêu hóa là khi có sự trục trặc ở một trong các khâu này. Tức là, các chức năng của đường tiêu hóa không được thực hiện thành công.
Bệnh nhân trong những trường hợp này có thể xuất hiện các triệu chứng đau bụng, buồn nôn, nôn, tiêu chảy, kém hấp thu, táo bón hoặc tắc nghẽn. Thậm chí có thể biểu hiện dấu hiệu trên da, niêm mạc. Ví dụ: vàng da, vàng mắt, da xanh, niêm mạc nhợt.
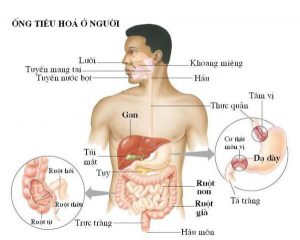
Hệ thống đường tiêu hóa ở người
II. Các bệnh tiêu hóa phổ biến
1. Bệnh về thực quản
Bệnh trào ngược dạ dày thực quản (GERD) phổ biến, xảy ra ở 10 đến 20% số người lớn. Bệnh cũng xảy ra thường xuyên ở trẻ nhỏ, có thể khởi phát từ lúc mới sinh.
– Căn nguyên có trào ngược cho thấy cơ thắt thực quản dưới (LES) hoạt động kém hiệu quả, có thể là do mất toàn bộ trương lực cơ thắt trong hoặc do các đợt giãn thoáng qua không thích hợp tái đi tái lại (tức là không liên quan đến nuốt).
– Triệu chứng nổi bật nhất của GERD là ợ nóng, có hoặc không có trào ngược dạ dày vào miệng. GERD không được kiểm soát có thể ăn mòn lớp niêm mạc của thực quản và dẫn đến chảy máu. Tình trạng này cũng có thể gây đau tức ngực đến mức đôi khi bị nhầm với cơn đau tim.Chẩn đoán dựa trên triệu chứng lâm sàng, nội soi dạ dày thực quản.
– Kiểm soát bệnh GERD thường bắt đầu bằng những thay đổi lối sống đơn giản. Ví dụ tránh ăn ít nhất ba giờ trước khi đi ngủ, không hút thuốc, nâng đầu giường, hạn chế chất béo…
– Điều trị GERD có thể dùng thuốc hoặc phẫu thuật với trường hợp nặng.
Ngoài ra, một số trường hợp có khối u hoặc ung thư ở thực quản. Triệu chứng phổ biến nhất khi đó là nuốt nghẹn, khó nuốt.
2. Dạ dày – tá tràng
2.1 Viêm dạ dày
Viêm dạ dày là tình trạng viêm niêm mạc dạ dày do các nguyên nhân sau gây ra, bao gồm nhiễm trùng (Helicobacter pylori), thuốc (thuốc chống viêm không steroid, rượu), căng thẳng và hiện tượng tự miễn dịch (viêm teo dạ dày). Nhiều trường hợp không có triệu chứng, nhưng khó tiêu và chảy máu đường tiêu hóa đôi khi xảy ra. Chẩn đoán bằng nội soi. Điều trị định hướng theo nguyên nhân nhưng thường bao gồm sử dụng thuốc ức chế bài tiết axit và đối với nhiễm Helicobacter pylori thì dùng kháng sinh.
Viêm dạ dày cấp được đặc trưng bởi xâm nhập bạch cầu đa nhân trung tính tại niêm mạc ở hang vị và phần thân
Viêm dạ dày mạn tính ngụ ý một số mức độ teo (mất chức năng của niêm mạc) hoặc chuyển sản. Bệnh chủ yếu liên quan đến phần hang vị (kèm theo mất dần các tế bào G và giảm bài tiết gastrin) hoặc thân vị (kèm theo mất tuyến tiết axit, dẫn đến giảm axit, pepsin và yếu tố nội sinh).
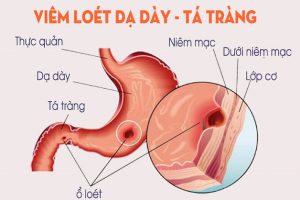
Tổn thương trong bệnh lý viêm, loét dạ dày – tá tràng
2.2 Loét dạ dày tá tràng
- Loét đường tiêu hóa ảnh hưởng đến dạ dày và tá tràng và có thể xảy ra ở bất kỳ lứa tuổi nào, bao gồm cả trẻ sơ sinh và trẻ nhỏ.
- Hầu hết các vết loét đều do pylorihoặc do thuốc chống viêm không steroid; cả hai yếu tố này phá vỡ hàng rào bảo vệ và phục hồi của niêm mạc bình thường, làm cho niêm mạc dễ nhạy cảm hơn với axit.
- Đau bỏng rát thường gặp; thức ăn có thể làm trầm trọng thêm các triệu chứng loét dạ dày nhưng làm giảm các triệu chứng loét tá tràng.
- Các biến chứng cấp tính bao gồm chảy máu và thủng đường tiêu hóa; các biến chứng mạn tính bao gồm tắc nghẽn lối ra của dạ dày, loét tái phát và ung thư dạ dày khi pylorilà nguyên nhân.
- Chẩn đoán bằng nội soi và làm xét nghiệm để kiểm tra xem có nhiễm pylorikhông.
- Dùng thuốc ức chế axit và liệu pháp diệt pylori.
- Bệnh lý đường ruột (ruột non và ruột già)
3.1 Hội chứng ruột kích thích (IBS)
- Hội chứng ruột kích thích (IBS) là tình trạng khó chịu hoặc đau bụng tái phát kèm theo ≥ 2 trong số các triệu chứng sau: đau liên quan đến đại tiện, đau liên quan đến sự thay đổi số lần đi ngoài (tiêu chảy hoặc táo bón), hoặc đau liên quan đến sự thay đổi độ đặc của phân.
- Căn nguyên không rõ ràng nhưng dường như liên quan đến cả yếu tố sinh lý và tâm lý xã hội.
- Ở những bệnh nhân có dấu hiệu báo động đỏ, chẳng hạn như lớn tuổi, sụt cân hoặc chảy máu trực tràng, nên loại trừ các rối loạn nguy hiểm hơn.
- Các bệnh thông thường có thể bị nhầm lẫn với IBS bao gồm không dung nạp lactose, tiêu chảy do thuốc, tiêu chảy sau phẫu thuật cắt túi mật, lạm dụng thuốc nhuận tràng, bệnh ký sinh trùng, viêm dạ dày hoặc viêm ruột tăng bạch cầu ái toan, viêm đại tràng vi thể, vi khuẩn ruột non phát triển quá mức, bệnh celiac và bệnh viêm ruột giai đoạn đầu.
- Các xét nghiệm thông thường cần xem xét bao gồm công thức máu, bộ xét nghiệm sinh hóa (bao gồm xét nghiệm gan), các chất chỉ điểm huyết thanh học đối với bệnh celiac và xét nghiệm viêm nhiễm (đối với bệnh nhân bị tiêu chảy chủ yếu) và đo nồng độ hormone kích thích tuyến giáp và canxi (đối với bệnh nhân bị táo bón) .
- Một mối quan hệ bác sĩ-bệnh nhân hỗ trợ, thấu hiểu và trị liệu là điều cần thiết; điều trị bằng thuốc trực tiếp vào các triệu chứng chủ yếu.
3.2 Viêm loét đại tràng
- Viêm đại tràng thể loét khởi đầu trong trực tràng và có thể lan đến đầu gần theo kiểu lây nhiễm mà không ảnh hưởng các mảng ruột bình thường.
- Triệu chứng là những cơn đau quặn bụng ngắt quãng và tiêu chảy phân có máu.
- Các biến chứng bao gồm viêm đại tràng tối cấp, có thể dẫn đến thủng; lâu dài, nguy cơ ung thư đại tràng sẽ tăng lên.
- Điều trị bệnh mức độ nhẹ đến trung bình bằng 5-ASA đường trực tràng và đối với bệnh ở đoạn gần, qua đường miệng.
- Điều trị bệnh trên diện rộng bằng corticosteroid liều cao, liệu pháp thuốc điều biến miễn dịch (ví dụ, azathioprine, 6-mercaptopurine), thuốc sinh học (ví dụ, infliximab, vedolizumab), tofacitinib, hoặc ozanimod.
- Điều trị bệnh tối cấp bằng corticosteroid hoặc cyclosporine và kháng sinh (ví dụ, metronidazole, ciprofloxacin) hoặc infliximab liều cao đường tĩnh mạch; cắt đại tràng có thể cần thiết.
- Khoảng một phần ba số bệnh nhân bị viêm đại tràng thể loét lan rộng cuối cùng cũng cần phẫu thuật.
3.3 Bệnh lý tiêu hóa viêm dạ dày – ruột
Viêm dạ dày ruột là viêm lớp niêm mạc dạ dày, ruột non và đại tràng. Hầu hết các trường hợp đều do nhiễm trùng, mặc dù viêm dạ dày ruột có thể xảy ra sau uống thuốc và nuốt phải chất độc hoá học (ví dụ kim loại, chất có nguồn gốc thực vật). Sự lây nhiễm có thể là lây lan qua đường thực phẩm, đường nước, từ người sang người hoặc đôi khi lây lan qua động vật. Ở Mỹ, ước tính cứ 6 người thì có 1 người mắc bệnh do thực phẩm gây ra mỗi năm. Triệu chứng bao gồm chán ăn, buồn nôn, nôn ói, tiêu chảy và khó chịu vùng bụng. Chẩn đoán dựa trên lâm sàng hoặc bằng cấy phân, mặc dù xét nghiệm phản ứng chuỗi polymerase và xét nghiệm miễn dịch ngày càng được sử dụng nhiều hơn. Điều trị theo triệu chứng, mặc dù một số bệnh nhiễm trùng do ký sinh trùng và vi khuẩn cần có liệu pháp chống nhiễm trùng đặc hiệu.
.4. Các bệnh về gan
Các nguyên nhân thường gặp của viêm gan bao gồm
- Các vi-rút viêm gan điển hình
- Rượu
- Bệnh gan nhiễm mỡ không do rượu (NAFLD)
- Thuốc (ví dụ isoniazid)
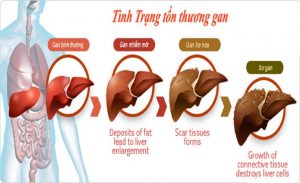 Các giai đoạn tổn thương gan
Các giai đoạn tổn thương gan
4.1 Viêm gan siêu vi
Viêm gan vi-rút cấp tính là tình trạng viêm gan lan tỏa do một số vi-rút hướng gan có nhiều phương thức lây truyền và đặc điểm dịch tễ khác nhau gây ra. Tiền triệu không điển hình của vi-rút là chán ăn, buồn nôn, và thường có biểu hiện sốt hoặc đau thượng sườn phải. Bệnh vàng da thường tăng, điển hình là khi các triệu chứng khác bắt đầu thuyên giảm. Hầu hết các trường hợp đều tự khỏi, nhưng một số có thể tiến triển thành viêm gan mạn tính. Đôi khi, viêm gan vi-rút cấp tính tiến triển thành suy gan cấp tính (chứng tỏ viêm gan tối cấp). Chẩn đoán bằng các xét nghiệm chức năng gan và xét nghiệm huyết thanh học để xác định vi-rút. Vệ sinh tốt và các biện pháp phòng ngừa phổ cập có thể giúp ngăn ngừa viêm gan vi-rút cấp tính. Tùy thuộc vào loại vi-rút cụ thể, các biện pháp dự phòng trước và sau phơi nhiễm có thể được sử dụng bao gồm tiêm vaccine và globulin huyết thanh. Điều trị thường là hỗ trợ.
- Phân-miệng là đường lây truyền của viêm gan A còn đường tiêm truyền hoặc đường máu là của viêm gan B và C.
- Không giống như viêm gan A, viêm gan B và C có xu hướng tiến triển thành viêm gan mạn tính và ung thư gan.
- Bệnh nhân bị viêm gan vi-rút cấp tính có thể không vàng da hoặc thậm chí không có triệu chứng.
- Làm xét nghiệm huyết thanh học để tìm vi-rút (IgM anti-HAV, HBsAg, anti-HCV) nếu kết quả thăm khám lâm sàng phù hợp với viêm gan vi-rút cấp tính và AST cũng như ALT tăng cao hơn so với phosphataza kiềm.
- Điều trị hỗ trợ bệnh nhân. Điều trị viêm gan C cấp tính để ngăn ngừa lây truyền.
- Việc tiêm chủng định kỳ viêm gan A và B được khuyến cáo ở Mỹ cho tất cả trẻ em và người lớn có nguy cơ cao
4.2 Viêm gan mạn
Viêm gan mạn tính là viêm gan kéo dài > 6 tháng. Các nguyên nhân thường gặp bao gồm vi-rút viêm gan B và C, viêm gan nhiễm mỡ không do rượu (NASH), bệnh gan do rượu và bệnh gan tự miễn (viêm gan tự miễn). Nhiều bệnh nhân không có tiền sử viêm gan cấp tính, và dấu hiệu đầu tiên là phát hiện tăng aminotransferase không triệu chứng. Một số bệnh nhân có xơ gan hoặc các biến chứng của xơ gan (ví dụ: tăng áp lực tĩnh mạch cửa). Đôi khi cần sinh thiết để khẳng định chẩn đoán và phân loại cũng như phân giai đoạn bệnh. Điều trị hướng đến các biến chứng và bệnh nền (ví dụ: corticosteroid cho viêm gan tự miễn, liệu pháp kháng vi-rút đối với viêm gan vi-rút). Ghép gan thường được chỉ định cho bệnh nhân xơ gan mất bù.
- Ngộ độc thực phẩm
Ngộ độc thực phẩm là do một loại độc tố được tạo thành từ vi khuẩn đã làm ô nhiễm thực phẩm. Các triệu chứng buồn nôn và nôn kèm theo đau quặn bụng thường khởi phát nhanh chóng, thường trong vòng vài giờ sau khi ăn uống. Chẩn đoán dựa trên lâm sàng và điều trị hỗ trợ bằng truyền dịch.
- Các bệnh về túi mật và đường mật
Trong đó, thường gặp nhất là sỏi mật. Sỏi mật bao gồm sự lắng đọng của các thành phần của mật, phổ biến nhất là cholesterol. Nhiều viên sỏi nhỏ dạng bùn đến một viên sỏi lớn có thể hình thành. Nó có thể dẫn đến:
– Cơn đau quặn mật: Nếu sỏi bị mắc kẹt trong cổ túi mật hoặc ống mật chủ, cơ trơn trong thành ống sẽ co thắt mạnh để cố gắng di chuyển sỏi ra ngoài. Từ đó gây đau.
– Tình trạng viêm nhiễm: Sỏi gây kích ứng và viêm thành túi mật và ống mật chủ.
– Sự tắc nghẽn ở cổ túi mật do sỏi dẫn đến căng túi mật và viêm túi mật. Điều này không gây vàng da vì mật từ gan vẫn có thể đi thẳng vào tá tràng.
– Tắc nghẽn ống mật chủ dẫn đến giữ mật, vàng da và viêm đường mật (nhiễm trùng đường mật).
- Tiêu chảy mãn tính
Tiêu chảy là bệnh lý tiêu hóa khá thường gặp, xảy ra ở mọi độ tuổi.
– Việc đi ngoài phân lỏng – thường là ba lần hoặc nhiều hơn một ngày – kéo dài ít nhất bốn tuần có thể là tình trạng đáng lo ngại.
– Tiêu chảy khó điều trị vì nó có thể có rất nhiều nguyên nhân. Đó có thể là kết quả của việc cơ thể không thể hấp thụ thức ăn như bệnh celiac và thức ăn có chứa gluten – hoặc một bệnh hoặc rối loạn, như hội chứng ruột kích thích (IBS) , bệnh Crohn hoặc viêm loét đại tràng. Nhiễm trùng – thường do virus hoặc ký sinh trùng cũng có thể là nguyên nhân.
Ngoài việc gây khó khăn trong sinh hoạt hàng ngày, tiêu chảy mãn tính có thể là dấu hiệu của một vấn đề nghiêm trọng hơn có thể cần can thiệp y tế và cần được đánh giá bởi chuyên gia y tế. Bạn nên đi khám để được chẩn đoán và điều trị chính xác.
- Táo bón mãn tính
Táo bón là khó khăn hoặc giảm tần suất đại tiện, phân cứng, hoặc cảm giác tống phân không hết.
Không có chức năng cơ thể nào có nhiều biến đổi và chịu ảnh hưởng từ bên ngoài hơn đại tiện. Thói quen đại tiện của mỗi người là rất khác nhau và bị ảnh hưởng bởi độ tuổi, sinh lý, chế độ ăn uống, xã hội và văn hoá.
Nhiều người không tin rằng việc đại tiện hàng ngày là cần thiết và chỉ phàn nàn về táo bón nếu đại tiện ít thường xuyên hơn. Các thông tin khác về hình dạng bên ngoài (kích cỡ, hình dạng, màu sắc) hoặc khuôn phân cần được quan tâm. Đôi khi vấn đề chính là bệnh nhân không hài lòng với quá trình đại tiện hoặc cảm giác không hết bãi sau khi đại tiện. Táo bón gây nhiều cảm giác khó chịu (đau bụng, buồn nôn, mệt mỏi, chán ăn) là các triệu chứng thực sự của một vấn đề tiềm ẩn (ví dụ: hội chứng ruột kích thích [IBS], trầm cảm). Bệnh nhân không nên mong đợi tất cả các triệu chứng sẽ giảm bằng cách đại tiện hàng ngày và các biện pháp hỗ trợ thói quen đại tiện nên được sử dụng một cách thận trọng.
Điều trị tình trạng này có thể bắt đầu bằng các biện pháp không kê đơn. Chẳng hạn như thuốc làm mềm phân và bổ sung chất xơ, thêm nhiều chất lỏng hơn vào chế độ ăn (cụ thể là uống nhiều nước). Nếu những biện pháp đó không giúp giảm táo bón, có thể cần áp dụng một số bài tập thể dục để tăng cường nhu động ruột đẩy phân ra ngoài.
 Táo bón là một trong những bệnh lý tiêu hóa gây khó chịu cho người bệnh. Nguyên nhân gồm: chế độ ăn thiếu chất xơ, thói quen nhịn đại tiện, lười vận động…
Táo bón là một trong những bệnh lý tiêu hóa gây khó chịu cho người bệnh. Nguyên nhân gồm: chế độ ăn thiếu chất xơ, thói quen nhịn đại tiện, lười vận động…
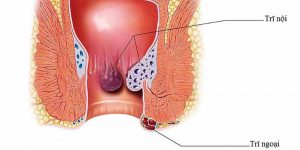
- Bệnh trĩ
Trĩ là các tĩnh mạch giãn của đám rối trĩ ở ống hậu môn. Các triệu chứng bao gồm kích thích và chảy máu. Trĩ tắc mạch thường đau đớn. Chẩn đoán bằng kiểm tra kỹ và soi hậu môn.
- Trĩ ngoại có thể huyết khối hóa và trở nên rất đau nhưng hiếm chảy máu.
- Trĩ nội thường gây chảy máu nhưng thường không đau.
- Thuốc làm mềm phân, điều trị tại chỗ và thuốc giảm đau thường là phương pháp điều trị đầy đủ cho trĩ ngoại.
- Trĩ nội chảy máu có thể cần tiêm xơ, thắt bằng vòng cao su, hoặc hồng ngoại quang đông.
- Phẫu thuật là giải pháp cuối cùng.
BS Neáng Reth Tha – Khoa Nội Tiêu hóa huyết học




